بررسی ها و آزمایشات رایج تشخیص ناباروری
در سال های اخیر، افزایش سن ازدواج، زندگی ماشینی و مشکلات اقتصادی منجر به تأخیر در باروری شده است. بدیهی است که در صورت تأخیر در باروری، لازم است بررسی های مربوطه جهت تشخیص علت، انجام پذیرد. معمولاً این بررسی ها پس از يك سال رابطه جنسي و تلاش برای بارداری بدون جلوگيري، که منجر به بارداری نشود، صورت می گیرد. البته این زمان در شرایطی که خانم 35 سال یا بیشتر سن داشته باشد، به حداقل شش ماه کاهش مییابد. در دنیای امروز، ناباروری در حدود 10 تا 15 درصد از زوج ها دیده می شود. علل ناباروري مي تواند مربوط به زن، مرد و یا هر دو باشد. حدود 40% از مشكلات ناباروري مربوط به مردان، 40% مربوط به زنان و 10% مربوط به هر دو است. معمولاً در حدود 10% از زوج ها نيز علیرغم آزمایشات انجام شده، علت خاصی یافت نمی شود و به عنوان ناباروری با علت نامشخص تعریف می شوند.
دلایل ناباروری زنان
شایعترین عوامل ناباروری در زنان عبارتند از:
- اختلالات تخمکگذاری: عواملی که موجب میشود تخمدانها، تخمک آزاد نکنند. دلایل اصلی که ممکن است منجر به عدم تخمکگذاری شوند شامل مصرف برخی داروها، بروز تومور، وارد شدن آسیب، ورزش کردن بیش از حد و گرسنگی شدید میباشد.
- آسیب یا انسداد لوله فالوپ: بسته بودن لوله ها در هر نقطه از طول لوله و اختلال در کار و شکل لوله هاي رحمي سبب نازائي مي شود که بايد درمان شود .
- اندومتریوز: زمانی اتفاق میافتد که بافت رحم در خارج از رحم رشد کند. این مشکل اغلب بر عملکرد اسپرم، تخمک، تخمدانها، رحم و لولههای فالوپ اثر میگذارد.
- سندرم تخمدان پلیکیستیک: شرایطی است که در آن بدن مقدار زیادی هورمون آندروژن تولید میکند و مشکلات تخمکگذاری را موجب میشود. این سندرم میتواند بر اثر مقاومت در برابر انسولین و چاقی نیز به وجود آید.
- افزایش پرولاکتین: پرولاکتین هورمونی است که باعث تولید شیر از پستان میشود. سطح بالای این هورمون در زنانی که باردار نیستند یا بچه شیرخوار ندارند ممکن است بر تخمکگذاری اثر داشته باشد.
- فیبروئید رحم: تومورهای خوشخیمی بر روی دیواره رحم هستند که بیشتر در دهه 30 و 40 سالگی شایع است. این تومورها به ندرت از طریق انسداد لولههای فالوپ منجر به ناباروری میشوند. در بیشتر موارد، فیبروئید با لانهگزینی تخمک بارور شده تداخل خواهد داشت.
- یائسگی زودرس: به صورت عدم قاعدگی و کاهش زودرس تعداد فولیکولهای تخمدان پیش از سن 40 سالگی تعریف میشود. علت این مسئله اغلب نامشخص است ولی شرایط خاصی همچون بیماریهای سیستم ایمنی، پرتودرمانی یا شیمیدرمانی و سیگار کشیدن باعث بروز یائسگی زودرس میشود.
دلایل ناباروری مردان
عوامل بسیاری میتواند بر سلامت و تعداد اسپرمها، شکل آنها، توانایی حرکت یا توانایی باردار کردن تخمک، اثرگذار باشد. رایجترین این عوامل عبارتند از:
- مشکل در انتقال اسپرم: به دلیل مشکلات جنسی، مسائل مربوط به سلامت، بیماریهای خاص ژنتیکی یا مشکلات ساختاری.
- تولید و یا عملکرد غیر طبیعی اسپرم : به دلیل مشکلات مختلف از قبیل عدم انزال، نقص ژنتیکی یا عفونتهای مکرر.
- تماس مکرر با عوامل محیطی خاص: همچون آفتکشها و دیگر مواد شیمیایی، به طور مکرر در معرض گرما قرار گرفتن (بالا رفتن دمای بدن و اختلال در تولید اسپرم و کاهش تعداد آن)
- سلامت عمومی و مسائل مربوط به شیوه زندگی: همچون تغذیه نامناسب، چاقی و استفاده از الکل، تنباکو و مواد مخدر.
- آسیبهای ناشی از سرطان و درمان آن: روشهای درمان سرطان همچون شیمیدرمانی و رادیو تراپی (پرتودرمانی) میتواند تولید اسپرم را دچار اختلال کند که گاهی این اختلالات بسیار شدید خواهند بود. هر چه پرتودرمانی به ناحیه بیضهها نزدیکتر باشد، خطر ناباروری بالاتر است. برداشتن یکی یا هر دو بیضه نیز ممکن است بر باروری مردان اثرگذار باشد.
- پیوستگی غیر طبیعی بافتهای لگن: مواردی چون عفونت لگن، آپاندیسیت، جراحی شکم و لگن باعث پیوستگی غیر طبیعی بافت در محل زخم میشود. شکلگیری این بافت زخم ممکن است قدرت باروری را مختل کند.
- سن: مردان بالاتر از 40 سال ممکن است کمتر از مردان جوانتر قدرت باروری داشته باشند.
بررسی ها و آزمایشات رایج تشخیص ناباروری
هیدروسالپنگوگرافی یا عکس رنگی رحم (HSG)
تشخیص امکان استخراج اسپرم از بیضه (TESE) و اپیدیدیم (PESA)
 بررسی زوجین شامل بررسی کامل زن توسط متخصص زنان و ناباروری و به موازات آن بررسی کامل مرد توسط متخصص ارولوژی و آندرولوژی می باشد. برای خانم ها، ضمن انجام معاینات کلینیکی توسط پزشک، بر اساس صلاحدید متخصص، بررسی های دقیق تری نیز مانند آزمایشات تشخیصی هورمونی، سونوگرافی، عکس رنگی رحم، لاپاراسکوپی و هیستروسکوپی تشخیصی انجام خواهد شد. همچنین برای آقایان، در کنار انجام بررسی های لازم و معاینه کلینیکی توسط متخصص ارولوژی و آندرولوژی، خدمات تشخیصی لازم بر اساس نظر پزشک، مانند آزمایشات هورمونی، بررسی و آنلایز مایع منی، انجام تست های تکمیلی بررسی قدرت باروری اسپرم، استخراج اسپرم از اپیدیدیم (PESA) و استخراج اسپرم از نسج بیضه (TESE) جهت استحصال اسپرم درخواست می شود.
بررسی زوجین شامل بررسی کامل زن توسط متخصص زنان و ناباروری و به موازات آن بررسی کامل مرد توسط متخصص ارولوژی و آندرولوژی می باشد. برای خانم ها، ضمن انجام معاینات کلینیکی توسط پزشک، بر اساس صلاحدید متخصص، بررسی های دقیق تری نیز مانند آزمایشات تشخیصی هورمونی، سونوگرافی، عکس رنگی رحم، لاپاراسکوپی و هیستروسکوپی تشخیصی انجام خواهد شد. همچنین برای آقایان، در کنار انجام بررسی های لازم و معاینه کلینیکی توسط متخصص ارولوژی و آندرولوژی، خدمات تشخیصی لازم بر اساس نظر پزشک، مانند آزمایشات هورمونی، بررسی و آنلایز مایع منی، انجام تست های تکمیلی بررسی قدرت باروری اسپرم، استخراج اسپرم از اپیدیدیم (PESA) و استخراج اسپرم از نسج بیضه (TESE) جهت استحصال اسپرم درخواست می شود.
در ادامه روش های تشخیصی که می تواند به پزشک و زوجین در یافتن علت و راه حل مناسب درمانی کمک کند، توضیح داده شده است.
 جهت بررسی اولیه مراحل درمان برای خانم ها، علاوه بر انجام آزمایش های روتین مانند بررسی سلول های خونی، قند خون، وضعیت کلیوی و گروه خونی، برخی آزمایشات هورمونی(هیپوفیزی، تخمدانی و تیروئیدی) به منظور تعیین عملکرد تخمدان و کیفیت آندومتر از قبیل بررسی عملکرد تیروئید، پرولاکتین، FSH، LH و پروژسترون توصیه می شود. در موارد آزواسپرمی (مايع مني مرد فاقد اسپرم يا به عبارت ديگر تعداد اسپرم هاي مرد صفر باشد)، مرد نیز باید از نظر هورمون های FSH و LH مورد بررسی قرار گیرد.
جهت بررسی اولیه مراحل درمان برای خانم ها، علاوه بر انجام آزمایش های روتین مانند بررسی سلول های خونی، قند خون، وضعیت کلیوی و گروه خونی، برخی آزمایشات هورمونی(هیپوفیزی، تخمدانی و تیروئیدی) به منظور تعیین عملکرد تخمدان و کیفیت آندومتر از قبیل بررسی عملکرد تیروئید، پرولاکتین، FSH، LH و پروژسترون توصیه می شود. در موارد آزواسپرمی (مايع مني مرد فاقد اسپرم يا به عبارت ديگر تعداد اسپرم هاي مرد صفر باشد)، مرد نیز باید از نظر هورمون های FSH و LH مورد بررسی قرار گیرد.
معمولاً آزمایش های عفونی نیز مانند بررسی وضعیت ایمنی بدن از لحاظ بیماری های عفونی چون توکسوپلاسموز، سیفلیس، سرخچه، هپاتیت B و C و ایدز، دسته دیگری از آزمایشات مورد تقاضا می باشند.
بدیهی است با توجه به سن و شرح حال زوجین، ممکن است آزمایش های دیگری نیز درخواست شوند. برای مثال بیماران سقط مکرر با توجه به جزئیات سقط هایشان ممکن است نیاز به بررسی مسائل ایمونولوژیک (بررسی فاکتورهای سیستم ایمنی و انعقادی) و ژنتیکی داشته باشند.
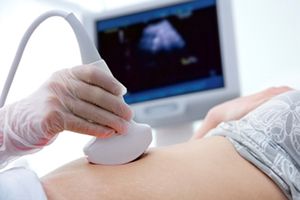 در بررسی اولیه زنان نابارور، سونوگرافی برای بررسی وضعیت رحم و ضمایم آن انجام می گیرد. در این ارزیابی اندازه و موقعیت رحم، ضمایم آن و ضخامت لایه داخلی رحم مورد بررسی قرار گرفته و به تشخیص ضایعات شکمی و لگنی مانند کیست های تخمدان، هیدروسالپنکس، ضخیم شدن مخاط رحم، میوم های رحم، پولیپ، وجود تومور در رحم و غیره کمک می نماید. علاوه بر این زمانی که فرد در سیکل تحریک تخمک گذاری قرار می گیرد، سونوگرافی واژینال به بررسی وضعیت رشد فولیکول ها و ضخامت اندومتر کمک کرده و در زمانبندی زمان تخمک گذاری، زمان IUI و زمان تخمک گیری جهت IVF کمک می کند. همچنین پس از حاملگی، سونوگرافی برای بررسی رشد و سلامت جنین مورد استفاده قرار می گیرد. سونوگرافی به دو روش مختلف انجام می شود:
در بررسی اولیه زنان نابارور، سونوگرافی برای بررسی وضعیت رحم و ضمایم آن انجام می گیرد. در این ارزیابی اندازه و موقعیت رحم، ضمایم آن و ضخامت لایه داخلی رحم مورد بررسی قرار گرفته و به تشخیص ضایعات شکمی و لگنی مانند کیست های تخمدان، هیدروسالپنکس، ضخیم شدن مخاط رحم، میوم های رحم، پولیپ، وجود تومور در رحم و غیره کمک می نماید. علاوه بر این زمانی که فرد در سیکل تحریک تخمک گذاری قرار می گیرد، سونوگرافی واژینال به بررسی وضعیت رشد فولیکول ها و ضخامت اندومتر کمک کرده و در زمانبندی زمان تخمک گذاری، زمان IUI و زمان تخمک گیری جهت IVF کمک می کند. همچنین پس از حاملگی، سونوگرافی برای بررسی رشد و سلامت جنین مورد استفاده قرار می گیرد. سونوگرافی به دو روش مختلف انجام می شود:
سونوگرافی شکمی یا ابدومینال : در سونوگرافی شکمی، وضعیت اندام های داخل حفره شکم توسط یک پروب و از روی شکم مورد بررسی قرار می گیرد. در این نوع سونوگرافی لازم است مثانه پر باشد.
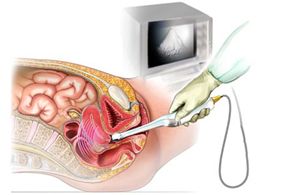 سونوگرافی واژینال : در سونوگرافی واژینال، یک پروب مخصوص در واژن بیمار قرار داده می شود و نیازی به پر بودن مثانه نیست. این سونوگرافی به دلیل دقت و حساسیت بالا در تشخیص و درمان ناباروری، بیشتر انجام می شود.
سونوگرافی واژینال : در سونوگرافی واژینال، یک پروب مخصوص در واژن بیمار قرار داده می شود و نیازی به پر بودن مثانه نیست. این سونوگرافی به دلیل دقت و حساسیت بالا در تشخیص و درمان ناباروری، بیشتر انجام می شود.
هیدروسالپنگوگرافی یا عکس رنگی رحم (HSG)
 هیدروسالپنگوگرافی یا عکس رنگی رحم برای بررسی علت ناباروری و به خصوص بررسی لوله های رحمی بسیار ارزشمند است. زیرا حدود ۲۵% تا ۵۰% از علل ناباروری زنان را اختلالات لولهای بخود اختصاص میدهد. آسیب های لولهای معمولاً بدنبال عفونت های لگنی و یا به علل ناشناخته بوجود میآیند. تشخیص سلامت اندام های تولید مثلی بسیار مهم است. در این روش شکل و ساختمان رحم، باز بودن لوله های رحمی و احتمال چسبندگی های داخل لگن بررسی می شود.
هیدروسالپنگوگرافی یا عکس رنگی رحم برای بررسی علت ناباروری و به خصوص بررسی لوله های رحمی بسیار ارزشمند است. زیرا حدود ۲۵% تا ۵۰% از علل ناباروری زنان را اختلالات لولهای بخود اختصاص میدهد. آسیب های لولهای معمولاً بدنبال عفونت های لگنی و یا به علل ناشناخته بوجود میآیند. تشخیص سلامت اندام های تولید مثلی بسیار مهم است. در این روش شکل و ساختمان رحم، باز بودن لوله های رحمی و احتمال چسبندگی های داخل لگن بررسی می شود.
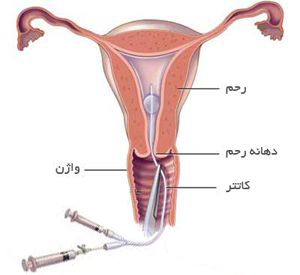
زمان ایده ال برای انجام عکس رنگی بعد از پایان سیکل قاعدگی و قبل از تخمک گذاری می باشد. بسیاری از پزشکان قبل از انجام هیستروسالپنگوگرام، آنتیبیوتیک و مسکن برای بیماران خود تجویز میکنند. برای انجام هیدروسالپنگوگرافی، پزشک وسیله مخصوص این کار را که کانولای سرویکس نام دارد در داخل مجرای دهانه رحم قرار میدهد. این وسیله فلزی است ولی اخیراً نوع یکبار مصرف و پلاستیکی آن هم به بازار عرضه شده است.
در مرحله بعد، ماده حاجب (ماده حساس به اشعه) از طریق واژن و دهانه رحم به حفره رحم و لوله های رحمی تزریق می شود، این کار بطورمداوم و با فشار کم در ضمن مشاهده رحم با دستگاه خاص بایستی انجام گیرد. سپس از رحم عکسبرداری می شود. با گرفتن تصاویر مختلف میتوان عبور ماده رنگی به داخل حفرهرحم و سپس لولهها و از آنجا به شکم را مشاهده کرد. به این طریق چسبندگی های درون رحمی، پولیپ، فیبروم و انسداد و یا ضایعات لوله ها مشخص می شود.
کلیشه رادیوگرافی گرفته شده (معمولاً ۳ کلیشه)، جزء مدارک همیشگی بیمار قرار خواهد گرفت.
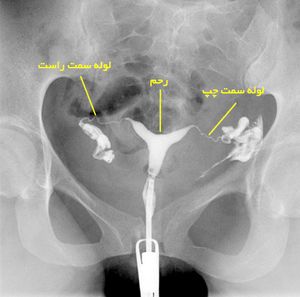
یک HSG چگونگی قسمت داخلی دستگاه تولیدمثل را نشان میدهد. در یک هیستروسالپنگوگرام طبیعی حفره رحم به شکل یک مثلث سفیدرنگ در زمینه سیاه فیلم مشاهده میگردد. از آنجا ماده رنگی به داخل لولههای رحمی رفته و به صورت دو خط طویل سفیدرنگ در هر طرف رحم نمایان میشود. در مواقعی که ماده رنگی از لوله باز بهداخل شکم میریزد شکل پخش شدن دود در هوا را بخود میگیرد.
 بیشترین و شایع ترین اشکال HSG اختلالات لولهای است. اگر لولهها در ناحیه ابتدایی (گوشه رحم) مسدود باشد ماده رنگی نمیتواند وارد لولهها شده و در نتیجه نمیتوان آنها را مشاهده کرد. اگر انتهای فیمبریایی لوله بسته باشد، لوله از ماده رنگی پر شده و متورّم میگردد. در برخی موارد ضایعات داخلی حفره رحم مثل پولیپ، میوم، چسبندگی یا دیواره را میتوان در عکس رنگی بصورت یک فاصله یا نقص در پر شدگی مشاهده کرد.
بیشترین و شایع ترین اشکال HSG اختلالات لولهای است. اگر لولهها در ناحیه ابتدایی (گوشه رحم) مسدود باشد ماده رنگی نمیتواند وارد لولهها شده و در نتیجه نمیتوان آنها را مشاهده کرد. اگر انتهای فیمبریایی لوله بسته باشد، لوله از ماده رنگی پر شده و متورّم میگردد. در برخی موارد ضایعات داخلی حفره رحم مثل پولیپ، میوم، چسبندگی یا دیواره را میتوان در عکس رنگی بصورت یک فاصله یا نقص در پر شدگی مشاهده کرد.
باید در نظر داشت که عکس رنگی رحم، فقط در مورد باز یا بسته بودن لولههای رحم کاربرد دارد. گرچه یک لوله بسته هیچ کارایی ندارد ولی نمیتوان گفت که لولهای که باز است دارای چه عملکردی است. باید دانست که باز بودن لولههای رحمی بههیچ وجه نشانه عملکرد درست آن نیست. محدودیت دیگر این روش این است که هیچ اطلاعی در مورد علت بسته بودن لولهها در اختیار پزشک قرار نمیدهد.
طی انجام این کار، مقداری ناراحتی در زیر شکم احساس می شود اما زیاد طول نمی کشد . ممکن است تا چند روز بعد نیز لکه بینی مشاهده شود که نرمال می باشد.
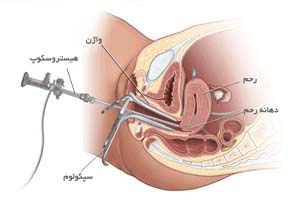 این روش یک متد جراحی است که هم به صورت تشخیصی و هم درمانی جهت بررسی و در صورت لزوم درمان اختلالات داخل رحمی استفاده می شود و تحت بی حسی موضعی و یا بیهوشی خفیف، بدون نیاز به باز شدن شکم و بستری طولانی مدت، انجام می گردد. نوع بیهوشی در عمل هیستروسکوپی به عواملی مانند محل انجام جراحی (مرکز بیمارستانی و یا مطب پزشک) و سایر اعمال جراحی که به صورت همزمان با آن انجام میشوند، بستگی دارد. در این روش، هیستروسکوپ که یک ابزار تلسکوپ مانند باریک با ضخامت 6 -4.5 میلیمتر است، از طریق واژن وارد رحم شده و تصاویر رحم را به یک صفحه نمایش منتقل میکند که به پزشک کمک میکند تا رحم و دهانه لولههای فالوپ را از طریق هیستروسکوپ واضحتر ببیند و ضمن تشخیص مشکلات احتمالی مانند پولیپ، چسبندگی دیواره و یا فیبروم امکان درمان این ضایعات را نیز فراهم می کند.
این روش یک متد جراحی است که هم به صورت تشخیصی و هم درمانی جهت بررسی و در صورت لزوم درمان اختلالات داخل رحمی استفاده می شود و تحت بی حسی موضعی و یا بیهوشی خفیف، بدون نیاز به باز شدن شکم و بستری طولانی مدت، انجام می گردد. نوع بیهوشی در عمل هیستروسکوپی به عواملی مانند محل انجام جراحی (مرکز بیمارستانی و یا مطب پزشک) و سایر اعمال جراحی که به صورت همزمان با آن انجام میشوند، بستگی دارد. در این روش، هیستروسکوپ که یک ابزار تلسکوپ مانند باریک با ضخامت 6 -4.5 میلیمتر است، از طریق واژن وارد رحم شده و تصاویر رحم را به یک صفحه نمایش منتقل میکند که به پزشک کمک میکند تا رحم و دهانه لولههای فالوپ را از طریق هیستروسکوپ واضحتر ببیند و ضمن تشخیص مشکلات احتمالی مانند پولیپ، چسبندگی دیواره و یا فیبروم امکان درمان این ضایعات را نیز فراهم می کند.
زمان عمل هیستروسکوپی طوری تنظیم میشود که در دوران قاعدگی بیمار نباشد. هیستروسکوپی یک عمل جراحی جزئی به حساب میآید و معمولاً نیازی به بستری شدن در بیمارستان ندارد. در شرایط خاصی که مثلاً پزشک در مورد واکنش بیمار به بیهوشی نگران باشد، ممکن است یک شب بستری در بیمارستان توصیه شود.
پس از عمل نیز، ممکن است یک تا دو روز درد شکم یا خونریزی واژینال وجود داشته باشد. چنانچه در این دوره احساس ضعف یا بیماری خفیفی وجود داشته باشد، امری طبیعی است. با این وجود، در صورت مشاهده علائمی همچون تب، درد شدید شکمی یا ورم شدید کل بدن باید سریعا پزشک را مطلع نمود.
هیستروسکوپی میتواند با دیگر عملهای جراحی همچون لاپاروسکوپی یا پیش از عملهایی همچون اتساع و کورتاژ (D&C) انجام شود. از هیستروسکوپی درمانی برای درمان موارد زیر استفاده میشود:
- پولیپها و فیبروئیدها: هیستروسکوپی برای از بین بردن این تومورهای غیر سرطانی که در رحم یافت میشوند، به کار میرود.
- بافتهای زخم (چسبندگی): این بافتهای زخم در رحم شکل میگیرند و ممکن است منجر به تغییراتی در جریان قاعدگی و همچنین ناباروری شوند. هیستروسکوپی میتواند برای تعیین موقعیت و برداشتن این بافتها، به پزشک کمک کند. چسبندگیها ممکن است به علت عفونت یا ناشی از عمل جراحی پیشین باشد.
- سپتوم: هیستروسکوپی میتواند در تشخیص سپتوم دیوارۀ رحم مؤثر باشد. سپتوم ناهنجاری رحمی است که از بدو تولد وجود دارد و میتواند موجب سقط مکرر یا زایمان زودرس شود.
- خونریزی غیر طبیعی: هیستروسکوپی میتواند جهت شناسایی علل بروز قاعدگی شدید یا طولانی و همچنین خونریزی بین دورهای و یا پس از یائسگی مورد استفاده قرار گیرد. سوزاندن آندومتر (Ablation) عملی است که در آن هیستروسکوپ همراه با ابزارهای دیگر برای از بین بردن نقاط خونریزیدهندۀ پوشش دیوارۀ رحم و به منظور درمان برخی عوامل خونریزی شدید به کار میرود.
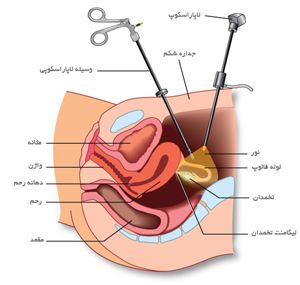 لاپاراسكوپي يكي از روش هاي ارزيابي علل ناباروري مي باشد كه در طي آن پزشك ميتواند از طريق يك برش كوچك در زير ناف، تلسكوپ مخصوص را وارد شكم كرده و اعضاي لگني يك زن نابارور را مشاهده نمايد.
لاپاراسكوپي يكي از روش هاي ارزيابي علل ناباروري مي باشد كه در طي آن پزشك ميتواند از طريق يك برش كوچك در زير ناف، تلسكوپ مخصوص را وارد شكم كرده و اعضاي لگني يك زن نابارور را مشاهده نمايد.
این روش که در تشخيص و درمان ناهنجاري هاي لگني، برطرف كردن چسبندگي ها و بازكردن انسداد لوله ها، برداشتن ميوم، كوتريزاسيون تخمدان در تخمدان پلي كيستيك، تخليه كيست تخمدان نيز استفاده مي شود، در ميزان باروري نيز موثر است.
در لاپاراسکوپی با استفاده از یک برش 1 سانتیمتری و بدون نیاز به باز شدن شکم و بستری طولانی مدت، ارگان های داخل لگن مورد بررسی و به طور همزمان تحت عمل جراحی قرار می گیرد. لاپاراسكوپي معمولاً تحت بيهوشي عمومي انجام ميشود. در حال حاضر بسیاری از اعمال جراحی زنان توسط لاپاراسکوپی انجام می شود. لاپاراسکوپی در بیمارانی که علت نازایی با انجام آزمایشات مشخص نشده است می تواند دلایلی مانند اندومتریوز و چسبندگی های داخل لگن را نشان دهد.
معمولاً اين عمل را پس از بررسيهاي ديگر ناباروري انجام ميدهند. امّا اگر درد يا مشكلات ديگري مثل سابقه يك عمل جراحي وجود داشته باشد بايستي لاپاراسكوپي را حتي قبل از انجام ديگر اقدامات تشخيصي ناباروري درخواست نمود. بيشتر پزشكان به علت آنكه لاپاراسكوپي يك عملجراحي محسوب ميگردد آن را تا زماني كه ديگر بررسيهاي لازم تكميل شود به تأخير مياندازند.
عده زيادي از پزشكان ترجيح ميدهند اين عمل را در زمان قبل از قاعدگي (هفته قبل از قاعدگي بعدي) انجام دهند. همراه نمودن كورتاژ رحم اطلاعات مفیدی را در مورد وضعيت تخمكگذاري خانم در طي همان عمل فراهم ميآورد.
عدهاي ديگر سعي ميكنند كه لاپاراسكوپي تشخيصي را در حوالي تخمكگذاري يعني زماني كه تخمكها با كمك سونوگرافي به حد بلوغرسيدهاند انجام دهند تا بتوانند رشد فوليكول را بطور مستقيم مشاهدهكنند. عدهاي ديگر هم لاپاراسكوپي را در حوالي زمان تخمكگذاري انجام ميدهند تا بتوانند با تلقيح اسپرم به داخل لوله در همان سيكل (ZIFT) ناباروري بيمار را درمان نمايند. اين كار فقط زماني قابل اجرا است كه هيستروسالپنگوگرافي قبلي بيمار طبيعي بودن لولهها را تأييد كرده باشد.
عدهاي از پزشكان قبل از انجام لاپاراسكوپي از بيماران خود ميخواهند كه هيستروسالپنگوگرافي انجام دهند.
برای انجام عمل، يك وسيله مخصوص را از طريق واژن داخل رحم قرار ميدهند. از طريق سوزن نازكي كه از زير ناف وارد شكم شده مقداري گاز دياكسيدكربن يا اكسيدنيترو يا هوا را به داخل شكم وارد ميكنند. اين گاز باعث ايجاد يك فضاي كافي در زير جدار شكم و همچنين بالا راندن رودهها به دور از لگن شده و امكان مشاهده راحتتر اعضاي تناسلي لگن را فراهم ميآورد.
در طيلاپاراسكوپي تمام لگن شامل رحم، تمام طول لوله رحم، تخمدانها و جداره شكم كه پريتوان ناميده ميشود به دقت بررسي و مشاهده ميگردد. در ضمن پزشك بايد به موارد ديگري كه ممكن است روي اين ساختمانها تأثير بگذارد مثل چسبندگيها، اندومتريوز و تودههاي كوچك دقت كافي بعمل آورد.
در حین لاپاراسکوپی، بعضي از ضايعات را ميتوان اصلاح نمود. از اين موارد ميتوان به آزاد نمودن بافت هاي نابجاي ناشي از اعمالجراحي و يا چسبندگیها از اطراف لوله رحم و تخمدان، باز كردن لولههاي مسدود و برداشتن كيستهاي تخمدان اشاره نمود. ميتوان نقاط اندومتريوز پشت رحم، تخمدان يا پريتوان را ضمن عمل لاپاراسكوپي جراحي سوزاند و تخريب كرد. در شرايط خاص ميتوان تودههاي كوچك ميوم را خارج كرده و يا اينكه حاملگي هاي خارج رحمي را درمان كرد.
 پیشرفت های اخیر این امکان را برای شرکتهای سازنده فراهم آورده است که تلسکوپ های بسیار نازک را تولید کنند. این تلسکوپ ها به نازکی یک سوزن هستند و میکرولاپاراسکوپ یا دوربین سوزنی نامیده می شود.
پیشرفت های اخیر این امکان را برای شرکتهای سازنده فراهم آورده است که تلسکوپ های بسیار نازک را تولید کنند. این تلسکوپ ها به نازکی یک سوزن هستند و میکرولاپاراسکوپ یا دوربین سوزنی نامیده می شود.
البته در سالهای اخیر روش جدید هیدرولاپاراسکوپی نیز مطرح شده است که پزشک میتواند از طریق واژن بدون برش شکمی، یک لاپاراسکوپ کوچک و نازک را وارد شکم نموده و لگن را از نظر چسبندگی و وضعیت تخمدانها بررسی نموده و در صورت نیاز حتی کوتریزاسیون تخمدان را هم انجام دهد.
پس از عمل بيمار بايستي 2 تا 4 ساعت استراحت كند تا اثرات داروهاي بيهوشي خنثي گردد. بيمار ميتواند همان روز مرخص شده و به منزل برود و 2 تا 3 روز بعد هم كارهاي معمول خود را از سر گيرد. فعاليت جنسي را ميتوانند پس از يك هفته و يا بسته به نظر و توصيه پزشك خود شروع نمايند.
ممكن است بيمار پس از عمل احساس ناراحتي مختصري داشته باشد. اين موارد شامل:
- تهوع خفيف به علت استفاده از داروها يا روش جراحي
- درد شانه و گردن به علت وجود گاز داخل شكم.
- درد محل عبور وسايل از جدار شكم.
- دردهاي شكمي مانند دردهاي دوران قاعدگي
- ترشحاتي مثل خون قاعدگي براي يك يا دو روز
- درد عضلاني
بيشتر اين علائم خفيف در عرض يك يا دو روز از بين ميروند. براي چند روز بيمار احساس نفخ شكم دارد. بروز هرگونه علامت غيرمعمول يا خاص را بايستي فوراً به پزشك خبر دهيد.
مقايسه لاپاراسكوپي و HSG
اگرچه با انجام يك عکس رنگی رحم خوب، ميتوان از باز بودن لولههاي رحمي اطمينان حاصل كرد ولي لاپاراسكوپي فوايد ديگري هم دارد كه در HSG وجود ندارد. به كمك HSG فقط ميتوان از وضعيت داخلي لولههاي رحم و حفره رحم آگاهي پيدا نمود. در حاليكه در لاپاراسكوپي علاوه بر تأييد باز بودن لولهها، ديگر اختلالات داخل شكم مثل چسبندگيها و اندومتريوز كه ميتواند روي عملكرد لولهها تأثير بگذارد ولي در عکس رنگی نمايان نميشود همتشخيص داده ميشود. يكي از ديگر فوايد بزرگ لاپاراسكوپي اين است كه ميتوان در صورت امكان ضايعات مشخص شكمي را درمان كرد.
البته عکس رنگی هم از مزايايي از قبيل عدم نياز به جراحي، بستري شدن و بيهوشي و همچنين ارزان تر بودن برخورداراست و از نظر تشخيصي از ارزش خاصي برخوردار است. در واقع HSG و لاپاراسكوپي مكمل هم بوده و در صورت نياز به خصوص در مورد بسته بودن لولهها هر دو كار بايستي انجام شود.
آنلایز مایع منی (Semen analysis)
آزمایش مایع منی یکی از مهمترین روش های تشخیصی در بررسی اولیه ناباروری زوجین است مایع منی علاوه بر اسپرم از ۶۵ درصد مایع کیسه منی، ۳۰ تا ۳۵ درصد از پروستات، و ۵ درصد از رگ ها تشکیل شده است. مایع منی حاوی اسید سیتریک، اسید آمینه های آزاد، فروکتوز، آنزیم ها، فسفوریل کولین، پروتاگلاندین، پتاسیم و روی می باشد. میزان مایع منی تولید شده از چند قطره تا ۶ میلی لیتر متغیر است.
زمان آزمایش باید 4-3 روز بعد از آخرین انزال فرد باشد. نمونه جمع آوری شده باید در فاصله زمانی بسیار کوتاه پس از انزال، مورد بررسی و آزمایش قرار گیرد. در این آزمایش، تعداد اسپرم های موجود در نمونه منی، تحرک و شکل ظاهری آن ها مورد ارزیابی قرار می گیرد. روش معمول تهیه نمونه منی، استمناء است. زوجین نمونه را درون ظرفی استریل و در اتاقی راحت در محل کلینیک جمع آوری کرده و تحویل آزمایشگاه می دهند. افرادی که به روش استمناء قادر به نمونه دادن نباشند می توانند از طریق مقاربت با همسر، اقدام به جمع آوری نمونه نمایند.
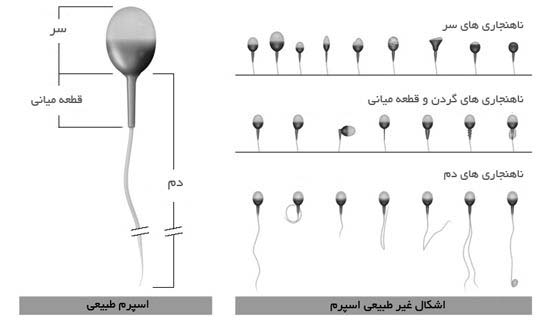
مهم ترین شاخص های اندازه گیری کیفیت مایع منی شامل :
- Concentration : تعداد اسپرم (مقدار اسپرم در حجم معینی از مایع منی)
- Morphology : اندازه وشکل اسپرم
- Motility : تحرک اسپرم (در صد اسپرم های فعال)
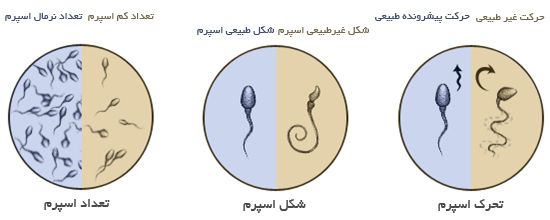
مطابق مقادیر مشخص شده سازمان بهداشت جهانی شاخص های حداقل نرمال کیفیت مایع منی به ترتیب جدول زیر می باشد :
| شاخص های کیفیت منی | مقادیر طبیعی |
| Volume : حجم کل بر اساس میلی لیتر (ml ) | 1/5 mlیا بیشتر |
| Total sperm number : تعداد کل اسپرم ها | 15,000,000 |
| (Sperm concentration (count : تعداد اسپرم در هر ml (غلظت) | 39,000,000 |
| pH : ميزان اسيدي يا بازي بودن | بین 7/2 تا 8 |
| Total motility : تحرک اسپرم | بیشتر از 40% |
| Progressive motility : کیفیت حرکت (متحرک پیشرونده) | بیشتر از 32% |
| Morphology : اندازه وشکل اسپرم | بیشتر از 4% با شکل نرمال |
| Vitality : اسپرم های زنده و فعال (قابلیت زنده ماندن) | بیشتر از 58% |
| (White blood cells ( Leukocytes : تعداد گلبول های سفید در هر ml | کمتر از 1,000,000 |
تست های عملکردی اسپرم (Sperm-Function Tests)
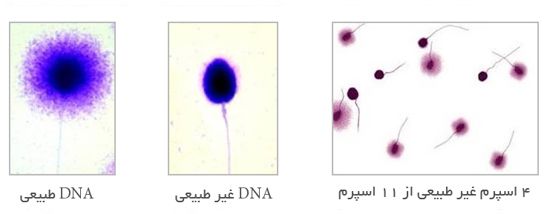
با توجه به صلاحدید متخصص جنین شناسی، انجام این آزمایشات به منظور تشخیص بهتر مشکل زوجین و توصیه روش درمانی مؤثرتر، پیشنهاد می گردد. روش های ارزیابی عملکرد اسپرم از جمله آزمایشاتی است که به بررسی عملکرد اسپرم در لقاح با تخمک در سطح مولکولی می پردازند. این آزمایشات صرفاً جنبه تشخیصی دارند و به کمک آن می توان اختلالات مختلف موجود در اسپرم از جمله وجود آنتی اسپرم آنتی بادی، فراگمنتاسیون در DNA اسپرم و ارزیابی آسیب های آن، بررسی میتوکندری اسپرم، قابلیت زنده بودن اسپرم، بررسـي وضـعيت DNA دو رشـته اي اسـپرم و غیره را بررسی نمود.
آناليز مايع مني بـه عنـوان يكـي از آزمايشات اوليه جهت تشخيص علل قدرت باروري اسپرم ضروري مي باشد؛ زیرا آناليز اسپرم اکثر بيماران، قدرت پيشبيني نتايج لقاح را ندارد؛ لذا استفاده از تست هاي عملكردي اسپرم در كنار آناليز مايع مني پيشنهاد مي شود.
تشخیص امکان استخراج اسپرم از بیضه (TESE) و اپیدیدیم (PESA)
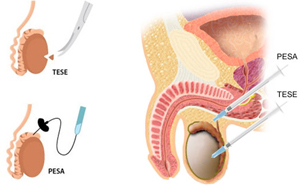 در مواردی که در مایع سِمن مرد (منی)، هیچ اسپرمی مشاهده نشود، این فرد آزواسپرم نامیده می شود . آزواسپرمی ممکن است انسدادی باشد که در این صورت قبل از شروع سیکل درمانی زن باید از آن مطمئن شد. برای رسیدن به این منظور از بیضه مرد نمونه برداری شده و در آزمایشگاه از نظر وجود یا عدم وجود اسپرم مورد بررسی قرار می گیرد. در صورت وجود اسپرم در نمونه تکه برداری شده، زن در سیکل درمانی برای تحریک تخمک گذاری قرار می گیرد و در روز عمل تخمک گیری زن، مرد دوباره باید مورد عمل نمونه برداری از بیضه قرار گیرد مگر در مواردی که به صلاحدید آندرولوژیست، امکان فریز بافت بیضه وجود داشته باشد. در صورت عدم وجود اسپرم در نمونه تکه برداری شده، زوجین در صورت تمایل می توانند کاندید اهدای جنین شوند.
در مواردی که در مایع سِمن مرد (منی)، هیچ اسپرمی مشاهده نشود، این فرد آزواسپرم نامیده می شود . آزواسپرمی ممکن است انسدادی باشد که در این صورت قبل از شروع سیکل درمانی زن باید از آن مطمئن شد. برای رسیدن به این منظور از بیضه مرد نمونه برداری شده و در آزمایشگاه از نظر وجود یا عدم وجود اسپرم مورد بررسی قرار می گیرد. در صورت وجود اسپرم در نمونه تکه برداری شده، زن در سیکل درمانی برای تحریک تخمک گذاری قرار می گیرد و در روز عمل تخمک گیری زن، مرد دوباره باید مورد عمل نمونه برداری از بیضه قرار گیرد مگر در مواردی که به صلاحدید آندرولوژیست، امکان فریز بافت بیضه وجود داشته باشد. در صورت عدم وجود اسپرم در نمونه تکه برداری شده، زوجین در صورت تمایل می توانند کاندید اهدای جنین شوند.
 سقط مکرر در 5/0 تا 5 درصد زوجین اتفاق می افتد که با درد و رنج و مشکلات روحی زیادی همراه است. سقط مکرر به دلایل گوناگونی رخ می دهد. از جمله مشکلاتی که منجر به سقط مکرر در خانمها میشود میتوان به موارد زیر اشاره کرد:
سقط مکرر در 5/0 تا 5 درصد زوجین اتفاق می افتد که با درد و رنج و مشکلات روحی زیادی همراه است. سقط مکرر به دلایل گوناگونی رخ می دهد. از جمله مشکلاتی که منجر به سقط مکرر در خانمها میشود میتوان به موارد زیر اشاره کرد:
- اختلال در ساختار رحم (اختلالات ساختمانی و آناتومیک مانند رحم دیواره دار، رحم دو شاخ، فیبروم، چسبندگی و نارسایی دهانه رحم)
- مشکلات هورمونی (اختلالات تیروئید)
- اختلالات کروموزومی و دلایل مولکولی مانند اختلالات ایمینولوژیک، ترومبوفیلیا (که با لخته شدن خون در عروق باریک جفت اولیه همراه است و منجر به عدم پذیرش جنین توسط مادر می شود)
- سندرم تخمدان پلیکیستیک (PCOS)
- بیماریهای خود ایمنی (افزایش سلول های ایمنی NK به میزان زیاد در مخاط رحم)
به طور کلی در بیشتر بیماران باید پس از 3-2 بار سقط پیاپی، ارزیابیهای لازم صورت گیرد. برای ارزیابی سقط مکرر، علاوه بر گرفتن شرح حال و انجام معاینات بالینی، از آزمونهای زیر نیز استفاده میشود:
- بررسی کروموزوم والدین
- بررسی آنتیبادیهای مؤثر در سقط مکرر
- بررسی ترومبوفیلیا
- ارزیابی حفره رحم (با تصویربرداری از رحم و لولههای رحم)
- بررسی کروموزومی جنین
- بررسی فلوسیتومتری خون
 در بررسي آناتومیک رحم ميتوان با گرفتن عکس رنگي از رحم به اشکالات آن پي برد که اکثر این مشکلات، با انجام هيستروسکوپي (آندوسکوپي رحم) قابل تشخيص و درمان هستند.
در بررسي آناتومیک رحم ميتوان با گرفتن عکس رنگي از رحم به اشکالات آن پي برد که اکثر این مشکلات، با انجام هيستروسکوپي (آندوسکوپي رحم) قابل تشخيص و درمان هستند.
در واقع شایعترین دلیل سقط مکرر، دلایل ایمونولوژیک میباشد. نگاهی به مراحل لانهگزینی جنین نشان میدهد که در تمامی مراحل، سیستم ایمنی در پذیرش جنین توسط مادر نقش مهمی دارد. برخی مطالعات نشان دادهاند که گلبولهای سفید در بروز سقط، اشکال در لانهگزینی و شکست در IVF نقش دارند.
مهمترین دلیل ایمونولوژیک سقط مکرر، سندرم آنتیفسفولیپید است. بنابراین معمولاً اندازهگیری آنتیبادی ضد فسفولیپید در بیماران سقط مکرر انجام می شود؛ این آزمایش باید هر 6 هفته یک بار تکرار شود. سندرم آنتیفسفولیپید با علائم کلینیکی خاصی خود را نشان میدهد همچون مسمومیت بارداری، ریتم غیر طبیعی قلب جنین، از بین رفتن جنینِ به ظاهر نرمال (پس از 10 هفته بدون علت مشخص) و یا زایمان زودرس (قبل از 34 هفته) با افزایش فشار خون و نارسائی جفت.
درمان بیماران سقط مکرر با علت ایمونولوژیک معمولاً شامل مصرف هپارین، آسپرین، ویتامین D، ایمینوگلوبولین تزریقی و یا ترکیبی از این درمانها است.
دلیل دیگر سقط مکرر، اختلال جنینی به دلایل ژنتیکی و کروموزومی می باشد که در برخی موارد به صورت تکرار شونده باعث سقط مکرر می شود. امروزه با توجه به امکان انجام PGD جهت بررسی سلامت جنین چه از نظر کروموزومی و چه از نظر ژن های مؤثر در تکامل و تقسیمات سلولی، امکان بررسی جنین ها و انتقال جنین نرمال جهت جلوگیری از تکرار سقط وجود دارد.
تشخيص ژنتيکي پيش از لانهگزيني يا PGD روشي است که امکان بررسي ژنتيکي رویان ها (جنينها) را قبل از ورود به رحم و شروع حاملگي فراهم مي سازد. بدينمنظور از رویان هاي (جنينهاي) بهدستآمده بهروش لقاح آزمايشگاهي (IVF) يک يا دو سلول بهعنوان نمونه برداشته (بيوپسي) ميشود و از نظر بيماري ژنتيکي خاصي مورد بررسي قرار مي گيرد. اگر سلول بيوپسي شده مبتلا نباشد، آنگاه مي توان نتيجه گيري نمود که رویان (جنين) مربوطه نيز عاري از بيماري ژنتيکي است. بنابراين رویان (جنين) سالم به رحم مادر منتقل ميگردد تا حاملگي آغاز شود. PGD همواره با IVF همراه است و براي زوجين نابارور و بارور بهکار ميرود.
